- 原発として罹患率が高い肺がんや乳がんからの転移が多くなっています。
- 適切に治療がなされていれば、脳転移でなくなることはほとんどなくなっています。
- 全身の原発巣に対して用いられる抗がん剤が効果あるかどうかは血液脳関門(B.B.B.)に影響します。
診断
- 診断はMRIでガドリニウムという造影剤を用いることで行います。

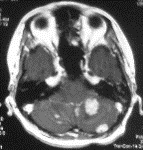
50代の男性の患者さんです。言葉が出にくい、ぼーっとするという症状で来院されました。左の前頭葉に白く造影されている病変がみられます。病変としては小さなものですが、周囲に腫れ(浮腫と言います)があって、脳が反対側に圧迫されているのがわかります。この患者さんはその後の検査で肺に腫瘍が見つかりましたので、脳の方は定位放射線治療のみを行っています。
- ↑の患者さんの画像は一見すると他の脳腫瘍とも見紛いやすいものですが、病歴や症状の経過、発生部位などである程度鑑別は可能です。
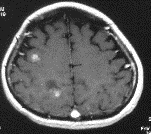
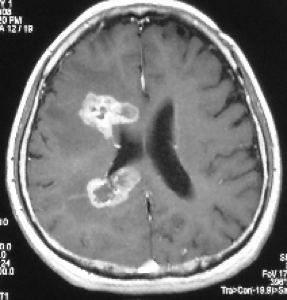
40代で乳がんの既往のある患者さんです。造影のMRIを行うと、脳内にいくつか造影される病変が見られています。また、脳回に線状に造影される病変が見られますが、播種といって細胞が髄液(脳の水)の中に散っている像がうかがえる所見です。
- 時に鑑別が難しいものもあって、他の癌などの治療歴がなく
この患者さんのように骨に転移している場合や、
脳の深部、白質という所に転移されている場合、
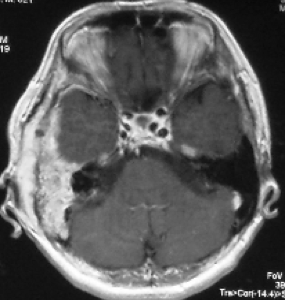
脳をおおう膜(硬膜)に転移した場合には他の腫瘍との鑑別が難しい場合もあります。
- 脳転移が疑われれば、原発がわかっていない場合、全身のCTやPETなどで全身の検索を行い精査することになります。
手術は必要か?
- 元々は1950年代にはステロイドと全脳照射で治療がなされていましたが、手術による摘出の後に全脳照射を行うことでの有効性が報告され始めたのは1980年代に入ってからです。
- 3cm以上のものに対して摘出したのちに全脳照射を行うという治療は1990年代初頭の二つの無作為化比較試験の結果によります。
- 近年の放射線治療の発達によって脳外科で脳転移の手術を行う機会は減ってきています。
- 現時点では、腫瘍によって脳が圧迫され症状を呈しているもの、3cm以上の単発転移、原発腫瘍が放射線治療抵抗性であるもの、全身を調べた結果原発不明(2%)であるもの、に対して摘出術が有効だと判断しています。
転移巣が4個以下の場合・・
- 現在は定位放射線外科治療(ガンマナイフ)や手術などの局所治療がなされた後の全脳照射の効果はことごとく否定的なものばかりです。
- 1990年代から報告されてきた6つの大きな臨床試験の結果をみてみると、生活の質や認知機能に影響を与えても生存期間に寄与しないためです。
- ただし、KPS(全身状態を総括的に評価している手法)で70以上、ですから働けないけれども自分の身の回りのことはある程度できる状態の患者さんで、65歳未満、原発病巣がコントロールされていて、かつ他に転移のない患者さんには全脳照射の併用が有効であることが報告されています。
転移巣が5個以上の場合・・
- 症状のない患者さんで有効な全身治療が行われている患者さんには、全脳照射よりむしろ全身治療が優先されるべきだと考えていますが、それ以外の場合では考慮することになります。
- 全身治療のできない患者さんでは原則全脳照射が必要となりますが、定位放射線外科治療(ガンマナイフ)や定位放射線治療(ノバリス、サイバーナイフなど)との比較検討が現在行われています。
全脳照射
- 脳全体に凡そ30Gy(グレイ:放射線の治療単位です)を2週間ほどかけて治療します。
- 元々、この疾患に対して始まった治療は1950年代、ステロイドと全脳照射で行われていたことから端を発します。
- 最近まで手術後に全脳照射が行われていたのは1990年に報告された大きな臨床結果をもとにしています。
- しかし現在、認知機能や生活の質(QOL)に及ぼす影響などもわかってきて、この治療もその必要性が問われています。
- 以前は緩和的にも用いられていましたが、現在はQuarts trialでその効果は否定されています。
- もっとも新しい研究では、認知機能の低下を防ぐためお薬を併用したり、脳の記憶に関する海馬を避けて行うやり方が研究されています。(探索的研究では全脳照射に伴う記憶障害は7%〜30%減少できたという報告で、現在この効果を検証する臨床試験が進められています)
近年の放射線治療の発達や全身治療の進歩、腫瘍専門医の増加によって、脳外科医がこの疾患を手術する機会は減ってくるのかもしれません。個人的には寧ろそうあるべきだとは思っています。